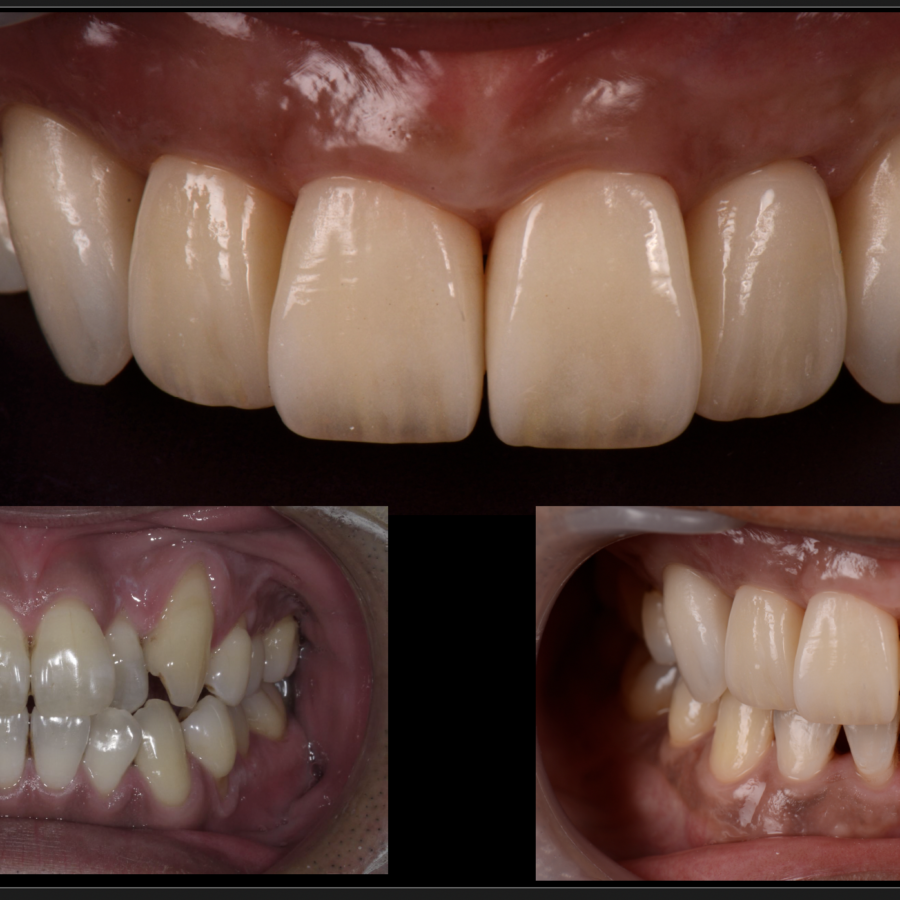
■ 歯肉退縮とは?
歯肉退縮とは、歯を覆っている歯ぐきが徐々に下がっていく状態のことを指します。
通常、健康な歯肉は歯根(しこん)を覆い、外部からの刺激や細菌の侵入を防ぐ「防壁」のような役割を果たしています。しかしこの歯肉が後退してしまうと、
- 歯が長く見える
- 歯の根元が露出する
- 冷たいものにしみる(知覚過敏)
- 虫歯(根面う蝕)のリスクが高まる
などの問題が生じます。
特に、矯正治療のように歯に力をかけて動かす治療では、歯ぐきや骨に変化が起こる可能性があるため、注意が必要です。
■ 矯正治療と歯肉退縮の関係
矯正治療は、歯に一定の力をかけて理想の位置へと動かす医療行為です。その過程で、歯を支える歯槽骨(しそうこつ)や歯肉にストレスが加わることがあります。
1. 歯の移動と骨の再構築(リモデリング)
矯正治療では、歯が移動する方向の骨が吸収され、反対側には新しく骨が形成される「骨のリモデリング」が起こります。
しかし、
- 歯の移動量が大きい
- 骨の厚みが薄い(特に前歯部)
- 矯正力が強すぎる
といった条件が重なると、骨が追いつかずに歯根が骨の外へ飛び出してしまう(いわゆるdehiscence=骨の欠損)という現象が起こります。
この状態になると、歯肉も薄くなりやすく、歯肉退縮が進行するリスクが高まります。
2. 歯肉の厚さ(歯肉形態)
もともとの歯ぐきの厚み(歯肉バイオタイプ)も、退縮のリスクに影響します。
- 薄いタイプ(Thin Biotype):退縮しやすく、矯正治療による影響も受けやすい
- 厚いタイプ(Thick Biotype):安定性が高く、退縮しにくい
3. 矯正装置による清掃不良
ブラケットやワイヤー、アライナーなど矯正装置が装着されていると、どうしても清掃が難しくなります。その結果、プラークや歯石がたまりやすく、歯肉炎・歯周病が起きやすくなります。
歯周病によって骨や歯肉が破壊され、結果として退縮が起こることもあります。
4. ブラッシング圧や不適切な磨き方
矯正中は装置の周りをしっかり磨こうとするあまり、強すぎるブラッシング圧になってしまう方が多く、歯ぐきを物理的に傷つけてしまうことも少なくありません。
■ 歯肉退縮が起こりやすい部位と患者の特徴
特に注意が必要なのは以下のような部位やケースです。
● 下顎前歯部(舌側 or 唇側)
- 骨の厚みが非常に薄く、歯根が飛び出しやすい
● 歯列不正が強かった部位
- 歯の移動距離が大きくなるため、骨の追随が間に合わない可能性がある
● 成人以降に矯正を始めた方
- 成長期より骨の再生能力が落ちている
● 歯ぐきが薄い方
- 生まれつき薄い、あるいは加齢により菲薄化した歯肉は影響を受けやすい
■ 予防と対策:O-PROという選択肢
歯肉退縮は一度起こると自然には戻らず、予防が何より重要です。
そこで注目されているのが、O-PRO(Orthodontic-Periodontal Regeneration Operation)という予防的な外科処置です。
O-PROとは?
O-PROは、歯周外科医・綿引淳一先生が開発した、矯正治療中・前後の歯肉退縮を予防するための外科的介入です。
- 歯ぐきや骨の薄い部位に対し、マイクロサージェリーで結合組織移植や骨補填材を用いる
- 「歯肉が下がる前」に戦略的に介入
- CEJ-骨縁距離や歯肉厚などを3D評価して判断
特にClass II(骨も歯肉も薄い)症例では、矯正中にO-PROを施すことで退縮を未然に防ぐことができます。
他の対策方法
- ブラッシング指導(力加減・角度)
- 歯間清掃の徹底
- 歯周ポケットのモニタリング
- 噛み合わせの再評価と調整
■ 歯肉退縮が起こってしまった場合の治療法
残念ながら歯肉がすでに退縮してしまった場合でも、以下のような治療法があります。
- CTG(結合組織移植術)
- CAF(歯冠側移動術)
- GTR法(組織再生誘導法)
ただし、いずれも適応症が限られ、術者の技術が求められるため、専門の歯周外科医に相談することが大切です。
■ まとめ:矯正と歯肉の未来を守るために
矯正治療で得られる歯並びや機能の改善は、人生の質を大きく向上させてくれます。しかし、歯肉の退縮というリスクにも十分に目を向ける必要があります。
矯正前の精密診査、矯正中のメンテナンス、そして必要に応じたO-PROのような予防的対応を取り入れることで、治療後の口元をより美しく、健康に保つことができます。